Aus dem Artikel erfahren Sie die Eigenschaften von Krampfadern des kleinen Beckens bei Frauen - dies ist eine Verformung der Venen der Beckenregion mit schlechter Durchblutung der inneren und äußeren Geschlechtsorgane.
Allgemeine Information
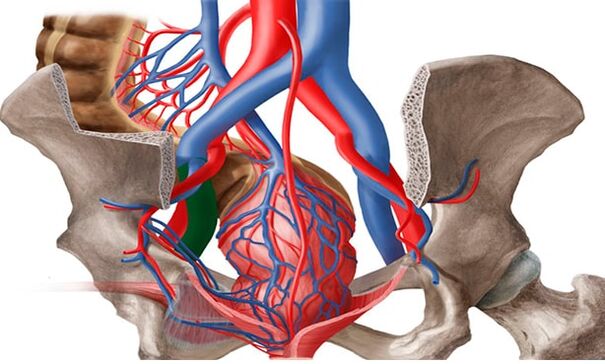
Krampfadern des kleinen Beckens werden in der Literatur auch als „Beckenstauungssyndrom", „Varikozele bei Frauen", „chronisches Beckenschmerzsyndrom" bezeichnet. Die Prävalenz von Krampfadern im kleinen Becken nimmt proportional zum Alter zu: von 19, 4 % bei Mädchen unter 17 Jahren auf 80 % bei perimenopausalen Frauen. Am häufigsten wird die Pathologie der Beckenvenen in der Fortpflanzungszeit bei Patienten im Alter von 25-45 Jahren diagnostiziert.
In den allermeisten Fällen (80 %) betrifft die Veränderung der Krampfadern die Ovarialvenen und ist äußerst selten (1%) in den Venen des Ligamentum latum uterus. Nach modernen medizinischen Ansätzen sollte die Behandlung von VVMT nicht so sehr aus gynäkologischer, sondern vor allem aus phlebologischer Sicht erfolgen.
Pathologische Auslöser
Unter den Krampfadern der Beckenorgane bei Frauen verstehen Ärzte eine Veränderung der Struktur der Gefäßwände, die für andere Krankheitsarten charakteristisch ist: Schwächung gefolgt von Dehnung und Bildung von "Taschen", in denen das Blut stagniert. . Fälle, bei denen nur die Gefäße der Beckenorgane betroffen sind, sind äußerst selten. Bei etwa 80% der Patienten gibt es neben dieser Form Anzeichen von Krampfadern der Leistenvenen, Gefäße der unteren Extremitäten.
Die Inzidenz von Krampfadern des kleinen Beckens ist bei Frauen stärker ausgeprägt. Dies ist auf anatomische und physiologische Merkmale zurückzuführen, die auf eine Tendenz zur Schwächung der Venenwände hindeuten:
- hormonelle Schwankungen, einschließlich solcher, die mit dem Menstruationszyklus und der Schwangerschaft verbunden sind;
- erhöhter Druck im kleinen Becken, der für eine Schwangerschaft typisch ist;
- Perioden einer aktiveren Füllung der Venen mit Blut, einschließlich zyklischer Menstruationsperioden, während der Schwangerschaft und beim Geschlechtsverkehr.
Alle diese Phänomene gehören zur Kategorie der Faktoren, die Krampfadern verursachen. Und sie sind ausschließlich bei Frauen zu finden. Die meisten Patientinnen sind während der Schwangerschaft mit Krampfadern des kleinen Beckens konfrontiert, da sich gleichzeitig provozierende Faktoren überschneiden. Laut Statistik sind Krampfadern des kleinen Beckens bei Männern 7-mal seltener als beim blonderen Geschlecht. Sie haben eine vielfältigere Reihe von provozierenden Faktoren:
- hypodynamik - langfristige Erhaltung geringer körperlicher Aktivität;
- erhöhte körperliche Aktivität, insbesondere das Ziehen von Gewichten;
- Fettleibigkeit;
- Mangel an genügend Ballaststoffen in der Nahrung;
- entzündliche Prozesse in den Organen des Urogenitalsystems;
- sexuelle Dysfunktion oder klare Weigerung, Sex zu haben.
Eine genetische Veranlagung kann auch zu einer Pathologie der Plexus im kleinen Becken führen. Laut Statistik werden Krampfadern des Perineums und der Beckenorgane am häufigsten bei Frauen diagnostiziert, deren Angehörige an dieser Krankheit litten. Die ersten Veränderungen können in der Pubertät im Jugendalter beobachtet werden.
Das erhöhte Risiko für die Entwicklung von Leistenkrampfadern bei Frauen mit Beteiligung der Beckengefäße wird bei Patienten mit venösen Pathologien in anderen Körperteilen beobachtet. In diesem Fall sprechen wir von einer angeborenen Venenschwäche.
Äthiopathogenese
Proktologen glauben, dass die folgenden Hauptgründe immer zur Entstehung von PVV beitragen: Klappeninsuffizienz, venöse Obstruktion und hormonelle Veränderungen.
Das pelvine venöse Stauungssyndrom kann sich aufgrund des angeborenen Fehlens oder Insuffizienz von Venenklappen entwickeln, was durch anatomische Studien im letzten Jahrhundert aufgedeckt wurde, und moderne Daten bestätigen dies.
Es wurde auch festgestellt, dass bei 50% der Patienten Krampfadern genetischer Natur sind. FOXC2 war eines der ersten identifizierten Gene, das eine Schlüsselrolle bei der Entwicklung von VVP spielt. Derzeit wurde der Zusammenhang zwischen der Entstehung der Krankheit und genetischen Mutationen (TIE2, NOTCH3), dem Thrombomodulinspiegel und dem transformierenden Wachstumsfaktor β Typ 2 bestimmt, die zu einer Veränderung der Klappenstruktur selbst beitragen der Venenwand; all dies führt zum Versagen der Ventilstruktur; Vergrößerung der Vene, die eine Änderung der Funktion der Klappe bewirkt; progressiver Reflux und schließlich Krampfadern.
Bindegewebsdysplasie kann eine wichtige Rolle bei der Entwicklung der Krankheit spielen, deren morphologische Grundlage eine Abnahme des Gehalts an verschiedenen Kollagentypen oder eine Verletzung des Verhältnisses zwischen ihnen ist, was zu einer Abnahme der Stärke führt Venen. .
Die Inzidenz von PVV ist direkt proportional zum Ausmaß der hormonellen Veränderungen, die während der Schwangerschaft besonders ausgeprägt sind. Bei Schwangeren erhöht sich die Kapazität der Beckenvenen durch die mechanische Kompression der Beckengefäße durch die schwangere Gebärmutter und die gefäßerweiternde Wirkung von Progesteron um 60 %. Diese venöse Dilatation hält einen Monat nach der Entbindung an und kann zu einer Venenklappeninsuffizienz führen. Auch während der Schwangerschaft nimmt die Masse der Gebärmutter zu, ihre Positionsänderungen treten auf, was zu einer Dehnung der Eierstockvenen führt, gefolgt von einer venösen Stauung.
Zu den Risikofaktoren zählen auch Endometriose und andere entzündliche Erkrankungen des weiblichen Fortpflanzungssystems, Östrogentherapie, ungünstige Arbeitsbedingungen für Schwangere, einschließlich schwerer körperlicher Arbeit, und längere Zwangshaltung (sitzend oder stehend) während des Arbeitstages.
Die Bildung von Krampfadern im kleinen Becken wird auch durch die anatomischen Gegebenheiten des Abflusses der kleinen Beckenvenen erleichtert. Der Durchmesser der Ovarialvenen beträgt normalerweise 3-4 mm. Die lange, dünne Ovarialvene mündet links in die linke Nierenvene und rechts in die untere Hohlvene. Normalerweise liegt die linke Nierenvene vor der Aorta und hinter der Arteria mesenterica superior. Der physiologische Winkel zwischen der Aorta und der Arteria mesenterica superior beträgt etwa 90°.
Diese normale anatomische Position vermeidet eine Kompression der linken Nierenvene. Im Durchschnitt beträgt der Winkel zwischen der Aorta und der Arteria mesenterica superior bei Erwachsenen 51 ± 25 °, bei Kindern - 45, 8 ± 18, 2 ° bei Jungen und 45, 3 ± 21, 6 ° bei Mädchen. Bei einer Winkelabnahme von 39, 3 ± 4, 3° auf 14, 5° tritt eine aorto-mesenteriale Kompression oder ein Nussknacker-Syndrom auf. Dies ist das sogenannte anteriore oder echte Nussknacker-Syndrom, das von größter klinischer Bedeutung ist. Das posteriore Nussknacker-Syndrom tritt selten bei Patienten mit einer retroaortalen oder ringförmigen Anordnung der distalen linken Nierenvene auf. Eine Obstruktion des proximalen Venenbetts führt zu einem erhöhten Druck in der Nierenvene, der zur Bildung eines Renoovarialrefluxes in der linken Ovarialvene mit Entwicklung einer chronischen Beckenveneninsuffizienz führt.
Das May-Turner-Syndrom (Kompression der linken V. iliaca communis durch die rechte A. iliaca communis) dient auch als einer der ätiologischen Faktoren von Krampfadern im Becken. Tritt in nicht mehr als 3% der Fälle auf, häufiger bei Frauen. Derzeit wird diese Pathologie aufgrund der Einführung in die Praxis von Bestrahlungs- und endovaskulären Bildgebungsverfahren zunehmend erkannt.
Einstufung
Krampfadern werden in folgende Formen unterteilt:
- Die Hauptart von Krampfadern - eine Zunahme der Blutgefäße des Beckens. Der Grund ist Klappeninsuffizienz von 2 Arten: erworben oder angeboren.
- Die sekundäre Form der Beckenvenenverdickung wird ausschließlich bei gynäkologischen Pathologien (Endometriose, Neoplasien, Polyzystose) diagnostiziert.
Krampfadern im Becken entwickeln sich allmählich. In der medizinischen Praxis gibt es mehrere Hauptstadien in der Entwicklung der Krankheit. Sie unterscheiden sich je nach Auftreten von Komplikationen und Ausbreitung der Krankheit:
- Erste Klasse. Veränderungen in der Struktur der Klappen der Ovarialvenen können aus erblichen oder erworbenen Gründen auftreten. Die Krankheit ist durch eine Vergrößerung des Venendurchmessers bis zu 5 mm gekennzeichnet. Der linke Eierstock hat eine ausgeprägte Erweiterung in den äußeren Teilen.
- Zweite Klasse. Dieser Grad ist durch die Ausbreitung von Pathologien und Schäden am linken Eierstock gekennzeichnet. Die Venen der Gebärmutter und des rechten Eierstocks können ebenfalls erweitert sein. Der Expansionsdurchmesser erreicht 10 mm.
- Dritter Grad. Der Durchmesser der Venen nimmt bis zu 1 cm zu. Die Ausdehnung der Venen ist im rechten und linken Eierstock gleichermaßen zu sehen. Dieses Stadium ist auf pathologische Phänomene gynäkologischer Natur zurückzuführen.
Es ist auch möglich, die Krankheit nach der Hauptursache ihrer Entwicklung zu klassifizieren. Es gibt einen primären Grad, bei dem die Expansion durch eine Fehlfunktion der Venenklappen verursacht wird, und einen sekundären Grad, der eine Folge von chronischen weiblichen Erkrankungen, entzündlichen Prozessen oder Komplikationen onkologischer Natur ist. Der Grad der Erkrankung kann je nach anatomischem Merkmal unterschiedlich sein, das auf den Ort der Gefäßerkrankung hinweist:
- Intrakaste Fülle.
- Vulva und Perineal.
- Kombinierte Formen.
Symptome und klinische Manifestationen.
Bei Frauen werden Beckenkrampfadern von schweren, aber unspezifischen Symptomen begleitet. Oft werden die Manifestationen dieser Krankheit als Anzeichen für gynäkologische Erkrankungen angesehen. Die wichtigsten klinischen Symptome von Krampfadern in der Leiste bei Frauen mit Beteiligung der Beckengefäße sind:

- Nicht-menstruelle Schmerzen im Unterbauch. Seine Intensität hängt vom Stadium der Venenschädigung und dem Ausmaß des Prozesses ab. Für den ersten Grad von Krampfadern des kleinen Beckens sind periodische und leichte Schmerzen charakteristisch, die sich bis zum unteren Rücken erstrecken. In späteren Stadien ist es im Bauch, Perineum und im unteren Rücken zu spüren und ist lang und intensiv.
- Starker SchleimausflussDie sogenannte Leukorrhoe hat keinen unangenehmen Geruch, sie verfärbt sich nicht, was auf eine Infektion hindeuten würde. In der zweiten Phase des Zyklus nimmt das Austragsvolumen zu.
- Erhöhte Symptome von PMS und Dysmenorrhoe. Schon vor Beginn der Menstruation nehmen die Schmerzen bei Frauen zu, bis zum Auftreten von Gehschwierigkeiten. Während der Menstruationsblutung kann es unerträglich werden und sich auf die gesamte Beckenregion, den Damm, den unteren Rücken und sogar die Oberschenkel ausbreiten.
- Ein weiteres charakteristisches Zeichen von Krampfadern in der Leistengegend bei Frauen sind Beschwerden beim Geschlechtsverkehr. Es wird auf der Vulva und Vagina gefühlt und wird als dumpfer Schmerz charakterisiert. Es ist am Ende des Geschlechtsverkehrs zu sehen. Außerdem wird die Krankheit von erhöhter Angst, Reizbarkeit und Stimmungsschwankungen begleitet.
- Wie bei Krampfadern des kleinen Beckens bei Männern verschwindet im weiblichen Teil von Patienten mit einer solchen Diagnose das Interesse an Sex allmählich. Die Ursache der Funktionsstörung sind sowohl ständige Beschwerden als auch eine Abnahme der Produktion von Sexualhormonen. In einigen Fällen kann es zu Unfruchtbarkeit kommen.
Instrumentelle Diagnose
Die Diagnose und Behandlung von Krampfadern wird von einem Phlebologen, einem Gefäßchirurgen, durchgeführt. Derzeit ist die Zahl der Fälle von IPV-Erkennung aufgrund neuer Technologien gestiegen. Patienten mit CPP werden in mehreren Stufen untersucht.
- Die erste Stufe ist eine Routineuntersuchung durch einen Gynäkologen: Anamnese, manuelle Untersuchung, Ultraschalluntersuchung der Beckenorgane (um eine andere Pathologie auszuschließen). Nach den Ergebnissen verschreiben auch ein Proktologe, Urologe, Neurologe und andere verwandte Spezialisten eine Untersuchung.
- Bei unklarer Diagnose, aber Verdacht auf TPV wird im zweiten Stadium eine Ultraschallangiographie (USAS) der Beckenvenen durchgeführt. Dies ist eine nicht-invasive und sehr informative Methode der Screening-Diagnose, die bei allen Frauen mit Verdacht auf TPV angewendet wird. Wenn man bisher glaubte, dass es ausreicht, nur die Beckenorgane zu untersuchen (die Untersuchung der Venen galt als schwer zugänglich und optional), dann ist der Ultraschall der Beckenvenen derzeit ein obligatorisches Untersuchungsverfahren. Mit Hilfe dieser Methode ist es möglich, das Vorhandensein von Krampfadern des kleinen Beckens durch Messung der Durchmesser und der Geschwindigkeit des Blutflusses in den Venen festzustellen und vorläufig herauszufinden, was der wichtigste pathogenetische Mechanismus ist - das Versagen von die Venen, ovarielle oder venöse Obstruktion. Darüber hinaus wird diese Methode zur dynamischen Evaluation der konservativen und operativen Behandlung von TPVV verwendet.
- Geforscht wird transvaginal und transabdominal. Die Parametrialvenen, Leistengeflechte und Uterusvenen werden transvaginal dargestellt. Nach verschiedenen Autoren variiert der Durchmesser der Gefäße an den genannten Stellen zwischen 2, 0 und 5, 0 mm (im Mittel 3, 9 ± 0, 5 mm), dh. nicht mehr als 5 mm und der mittlere Durchmesser der bogenförmigen Venen beträgt 1, 1 ± 0, 4 mm. Venen mit einem Durchmesser von mehr als 5 mm gelten als erweitert. Die Vena cava inferior, die Vena iliaca, die linke Nierenvene und die Ovarialvenen werden transabdominal untersucht, um thrombotische Raumforderungen und extravasale Kompression auszuschließen. Die Länge der linken Nierenvene beträgt 6 bis 10 mm und ihre durchschnittliche Breite beträgt 4 bis 5 mm. Normalerweise ist die linke Nierenvene an der Stelle, an der sie über die Aorta führt, etwas abgeflacht, aber ihr transversaler Durchmesser verringert sich um das 2- bis 2, 5-fache ohne eine signifikante Beschleunigung des Blutflusses, was einen normalen Abfluss ohne Druckerhöhung gewährleistet in der Prätenotik. Zone. Bei einer Venenstenose im Rahmen einer pathologischen Kompression kommt es zu einer signifikanten Verringerung des Durchmessers von 3, 5 auf 4 und einer Beschleunigung des Blutflusses über 100 cm / s. Die Sensitivität und Spezifität dieser Methode beträgt 78 bzw. 100 %.
- Die Untersuchung der Ovarialvenen gehört zur obligatorischen Untersuchung der Beckenvenen. Sie befinden sich entlang der vorderen Bauchwand, entlang des M. rectus abdominis, etwas seitlich der Beckenvenen und Arterien. Als Zeichen einer Ovarialveneninsuffizienz wird bei USAS ein Durchmesser von mehr als 5 mm bei Vorhandensein eines retrograden Blutflusses angesehen. Zur vollständigen Untersuchung, zur Rückfallprophylaxe und zur richtigen Behandlungstaktik sollte eine Ultraschalluntersuchung der Venen der unteren Extremitäten, des Damms, der Vulva, der Oberschenkelinnenseite und der Gesäßregion durchgeführt werden.
- Die Entwicklung der Medizintechnik hat zum Einsatz neuer Diagnoseverfahren geführt. In der dritten Stufe, nach der Ultraschallprüfung der Diagnose, werden strahlendiagnostische Methoden zur Bestätigung verwendet.
- Die Beckenvenographie mit selektiver bilateraler röntgenopaker Ovariokographie ist eine der invasiven Strahlendiagnostikmethoden, die nur im Krankenhaus durchgeführt wird. Diese Methode gilt seit langem als diagnostischer "Goldstandard" zur Beurteilung der Dilatation und Erkennung von Klappeninsuffizienz in den Beckenvenen. Der Kern der Methode ist die Einführung eines Kontrastmittels unter der Kontrolle einer Röntgenanlage durch einen Katheter, der in eine der Hauptvenen (Jugularvene, Brachialvenen oder Femurvenen) zu den Becken-, Nieren- und Eierstockvenen eingeführt wird. So ist es möglich, die anatomischen Varianten der Struktur der Ovarialvenen zu identifizieren, die Durchmesser der Gonaden- und Beckenvenen zu bestimmen.
- Der retrograde Kontrast der Gonadenvenen auf Höhe des Valsalva-Tests dient als pathognomonisches angiographisches Zeichen ihrer Klappeninsuffizienz mit Visualisierung einer akuten Ausdehnung bzw. Tortuosität. Dies ist die genaueste Methode, um das May-Turner-Syndrom, postthrombophlebitische Veränderungen im Darmbein und in der unteren Hohlvene zu erkennen.
- Bei Kompression der linken Nierenvene werden die perirenalen venösen Kollateralen mit retrogradem Blutfluss zu den Gonadenvenen, Kontrastmittelstagnation in der Nierenvene, bestimmt. Die Methode misst den Druckgradienten zwischen der linken Niere und der unteren Hohlvene. Typischerweise beträgt es 1 mm Hg. Kunst . ; Steigung gleich 2 mm Hg. Art. , Kann leichte Kompression vermuten lassen; mit einer Steigung >3 mm Hg. Kunst. Aortomesenteriales Kompressionssyndrom kann diagnostiziert werden mit Hypertonie in der linken Nierenvene und Gradient>5 mm Hg. Kunst. sie gilt als hämodynamisch signifikante Stenose der linken Nierenvene. Die Bestimmung des Druckgradienten ist ein wichtiges Element der Diagnostik, da in Abhängigkeit von seinen Werten grundsätzlich unterschiedliche chirurgische Eingriffe an den Venen des kleinen Beckens geplant sind, was unter modernen Bedingungen sehr wichtig ist. Derzeit kann diese Studie (mit normalem Druckgradient) für therapeutische Zwecke verwendet werden: zur Embolisation der Ovarialvenen.
- Die nächste Bestrahlungsmethode ist die Beckenvenen-Emissions-Computertomographie mit in vitro markierten Erythrozyten. Es zeichnet sich durch die Ablagerung von markierten Erythrozyten in den Beckenvenen und die Visualisierung der Gonadenvenen aus, ermöglicht die Identifizierung der Krampfadern des kleinen Beckens und der in verschiedenen Positionen erweiterten Ovarialvenen, den Grad der Beckenvenenstauung, der Rückfluss von Blut aus den Beckenvenen in die Stammvenen der Beine und des Perineums. Normalerweise werden die Ovarialvenen nicht kontrastiert, es kommt zu keiner Anreicherung des Radiopharmakons in den Venenplexus. Zur objektiven Beurteilung des venösen Stauungsgrades des kleinen Beckens wird der Koeffizient der venösen Stauung des Beckens berechnet. Aber diese Methode hat auch Nachteile: Invasivität, relativ geringe räumliche Auflösung, die Unmöglichkeit, den Durchmesser der Venen genau zu bestimmen, daher wird sie heute in Kliniken nicht so oft verwendet.
- Die laparoskopische Videountersuchung ist ein wertvolles Instrument zur Beurteilung des nicht diagnostizierten. In Kombination mit anderen Methoden kann es helfen, die Ursachen von Schmerzen zu ermitteln und die richtige Behandlung zu verschreiben. Bei Krampfadern des kleinen Beckens in der Ovarialregion, entlang der runden und breiten Uterusbänder, können die Venen als zyanotisch erweiterte Gefäße mit straffer, verdünnter Wand visualisiert werden. Die Anwendung dieser Methode wird durch folgende Faktoren erheblich eingeschränkt: das Vorhandensein von retroperitonealem Fettgewebe, die Möglichkeit der Beurteilung von Krampfadern nur in einem begrenzten Bereich und die Unfähigkeit, einen Reflux durch die Venen zu bestimmen. Derzeit ist der Einsatz dieser Methode bei Verdacht auf multifokale Schmerzen diagnostisch gerechtfertigt. Die Laparoskopie ermöglicht es, in 66 % der Fälle die Ursachen der CPP, zum Beispiel Endometrioseherde oder Verwachsungen, sichtbar zu machen.
Therapiemerkmale
Für die vollständige Behandlung von Krampfadern des kleinen Beckens sollte eine Frau alle Empfehlungen des Arztes befolgen und auch ihren Lebensstil ändern. Zuallererst müssen Sie auf die Belastungen achten, wenn sie zu hoch sind, sollten sie reduziert werden, wenn der Patient einen übermäßig sitzenden Lebensstil führt, Sport treiben, häufiger gehen usw.
Patienten mit Krampfadern wird dringend empfohlen, ihre Ernährung umzustellen, so wenig Junk Food wie möglich (frittiert, geräuchert, in großen Mengen süß, salzig usw. ), Alkohol, Koffein zu sich zu nehmen. Es ist besser, Gemüse und Obst, Milchprodukte und Getreide zu bevorzugen.
Auch zur Prophylaxe des Krankheitsverlaufs und zu medizinischen Zwecken verschreiben Ärzte Patienten mit Krampfadern die Verwendung von Kompressionswäsche.
Medikamente
Die ESRD-Therapie umfasst mehrere wichtige Punkte:
- den Rückfluss von venösem Blut loswerden;
- Linderung der Krankheitssymptome;
- Stabilisierung des Gefäßtonus;
- Verbesserung der Durchblutung im Gewebe.
Vorbereitungen für Krampfadern sollten in Kursen getroffen werden. Die restlichen Medikamente, die die Rolle von Schmerzmitteln spielen, können ausschließlich während eines schmerzhaften Anfalls getrunken werden. Für eine wirksame Therapie verschreibt der Arzt in der Regel folgende Medikamente:
- Phleboprotektoren;
- Enzympräparate;
- medikamente, die entzündliche Prozesse mit Krampfadern lindern;
- Tabletten zur Verbesserung der Durchblutung.
Operative Behandlung
Es ist erwähnenswert, dass konservative Behandlungsmethoden vor allem im Anfangsstadium von Krampfadern wirklich sichtbare Ergebnisse liefern. Gleichzeitig kann das Problem grundlegend gelöst und die Krankheit nur durch eine Operation vollständig beseitigt werden. In der modernen Medizin gibt es viele Variationen der chirurgischen Behandlung von Krampfadern. Betrachten Sie die häufigsten und effektivsten Arten von Operationen:
- Embolisation von Venen in den Eierstöcken;
- Sklerotherapie;
- Kunststoff von Uterusbändern;
- Entfernung vergrößerter Venen durch Laparoskopie;
- Einklemmen der Venen im kleinen Becken mit speziellen medizinischen Clips (Trimmen);
- Kreuzektomie - Unterbindung von Venen (verschrieben, wenn zusätzlich zu den Beckenorganen die Gefäße der unteren Extremitäten betroffen sind).
Während der Schwangerschaft ist nur eine symptomatische Therapie von Krampfadern des kleinen Beckens möglich. Wir empfehlen das Tragen von Kompressionsstrümpfen, die Einnahme von Phlebotonika auf Empfehlung eines Gefäßchirurgen. Im II-III Trimester kann eine Phlebosklerose der Krampfadern des Perineums durchgeführt werden. Besteht bei einer Spontangeburt aufgrund von Krampfadern ein hohes Blutungsrisiko, wird die operative Entbindung gewählt.
Physiotherapie
Das körperliche Aktivitätssystem zur Behandlung von Krampfadern bei einer Frau besteht aus Übungen:
- "Fahrrad". Wir liegen auf dem Rücken, legen unsere Hände hinter den Kopf oder legen sie entlang des Körpers. Wir heben unsere Beine und machen mit ihnen kreisende Bewegungen, als würden wir ein Fahrrad fahren.
- "Birke". Wir sitzen auf dem Rücken auf jeder harten und bequemen Oberfläche. Hebe deine Beine an und lege sie sanft hinter deinen Kopf. Stützen Sie die Lendenwirbelsäule mit den Händen und stützen Sie die Ellbogen auf den Boden, strecken Sie langsam Ihre Beine und heben Sie Ihren Körper an.
- "Schere". Die Ausgangsposition ist auf der Rückseite. Heben Sie Ihre geschlossenen Beine leicht über den Boden. Wir strecken die unteren Extremitäten zu den Seiten, bringen sie zurück und wiederholen den Vorgang.
Mögliche Komplikationen
Warum sind kleine Beckenkrampfadern gefährlich? Folgende Krankheitsfolgen werden häufig erfasst:
- Entzündung der Gebärmutter, ihrer Anhängsel;
- Gebärmutterblutung;
- Anomalien in der Arbeit der Blase;
- die Bildung einer Venenthrombose (ein kleiner Prozentsatz).
Prophylaxe
Damit Krampfadern im kleinen Becken so schnell wie möglich verschwinden und die Pathologie der Beckenorgane in Zukunft nicht wieder auftritt, lohnt es sich, einfache vorbeugende Regeln zu befolgen:
- gymnastische Übungen täglich durchführen;
- Verstopfung verhindern;
- beachten Sie eine Diät, in der Pflanzenfasern enthalten sein müssen;
- bleib nicht lange in einer Position;
- nehmen Sie eine Kontrastdusche des Perineums;
- Damit Krampfadern nicht auftreten, ist es besser, besonders bequeme Schuhe und Kleidung zu tragen.
Präventive Maßnahmen zur Reduzierung des Risikos für das Auftreten und Fortschreiten von Krampfadern im kleinen Becken werden hauptsächlich auf die Normalisierung des Lebensstils reduziert.




































